El Dr. Edward Boshnick encabeza una práctica de optometría avanzada dedicada a restaurar la visión y la comodidad perdidas debido a una variedad de afecciones y cirugías oculares, como LASIK, queratocono y trauma corneal. Sus servicios integrales incluyen la mejora de la visión no quirúrgica, el cuidado especializado de lentes de contacto y esclerales, la visión pediátrica y la rehabilitación de la visión para personas con problemas de visión. El Dr. Boshnick obtuvo su licenciatura de la Universidad de Miami y recibió su Doctorado en Optometría del Southern College of Optometry.
7800 SW 87 AVE SUITE B-270 MIAMI, FLORIDA 33173
305-271-8206
Contáctenos

Bienvenido a Centro Global de Rehabilitación de la Visión
del Dr. Boshnick Servicios de atención oftalmológica de expertos
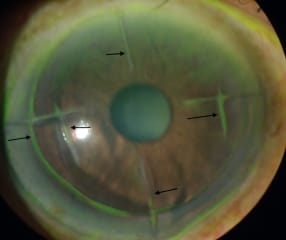
Complicaciones de Lasik
Categorías Complicaciones de Lasik Todo Láser Lasik Cornea & Glaucoma Ojo...
01
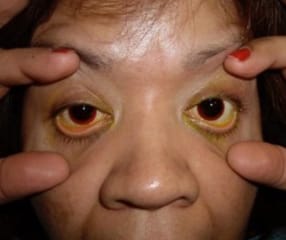
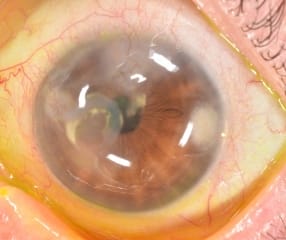
Enfermedad de la córnea
Categorías Complicaciones de Lasik Todo Láser Lasik Cornea & Glaucoma Ojo...
03
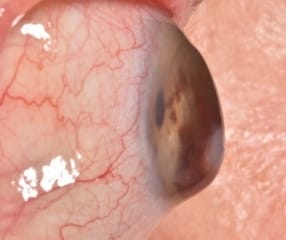
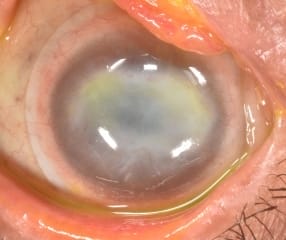
Síndrome del ojo seco
Categorías Complicaciones de Lasik Todo Láser Lasik Cornea & Glaucoma Ojo...
05
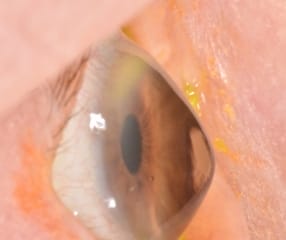
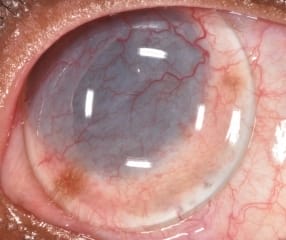
Distrofia y degeneración corneal
Categorías Complicaciones de Lasik Todo Láser Lasik Cornea & Glaucoma Ojo...
07
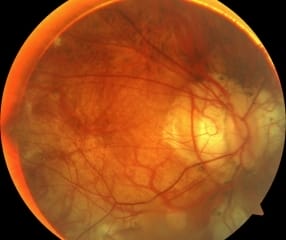
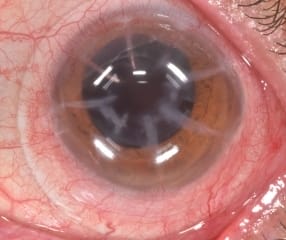
Complicaciones de la queratotomía radial
Categorías Complicaciones de Lasik Todo Láser Lasik Cornea & Glaucoma Ojo...
09
Experiencia y Pericia: Por qué elegir al Dr. Boshnick
- Tratamiento de ojo
- Lentes de contacto
Elija al Dr. Boshnick para una atención de la vista integral y personalizada respaldada por una vasta experiencia con afecciones oculares complejas.

- élite
- Suspensión ndisse suscipit sagitis leo
- Entum estibulum dignissim posuere
- Lorem Ipsum en la tendencia a repetir
Elija al Dr. Boshnick para una atención de la vista integral y personalizada respaldada por una vasta experiencia con afecciones oculares complejas.

- Atención oftalmológica integral: proporciona una gama completa de servicios de atención oftalmológica.
- Enfoque personalizado: Cada paciente recibe atención individual.
- Experiencia: Más de 30 años de experiencia en el ramo.
- Especializado en Casos Complejos: Experto en el tratamiento de afecciones oculares complicadas.
- Tecnología de vanguardia: utiliza la última tecnología en la práctica optométrica.
- Base global de pacientes: atiende a una base diversa de pacientes de todo el mundo.
25,000+
Pacientes SatisfechosHorarios Su consulta con
Dra. Boshnick
-
-
-
7800 SW 87 Ave Suite B-270
Miami, Florida 33173
El enfoque moderno del Dr. Boshnick: Nuestras tecnologías avanzadas
La práctica del Dr. Edward Boshnick aprovecha tecnologías avanzadas
La práctica del Dr. Edward Boshnick aprovecha las tecnologías avanzadas para ofrecer atención de la vista de primer nivel. Utiliza equipos de diagnóstico de última generación y métodos de tratamiento de vanguardia, lo que garantiza diagnósticos precisos y tratamientos efectivos. Esto, junto con su experiencia, le permite manejar condiciones oculares complejas con precisión. Con el compromiso de mantenerse al tanto de los avances tecnológicos en optometría, el Dr. Boshnick continúa innovando en su enfoque del cuidado de los ojos, brindando excelentes resultados para los pacientes.
¿Tienes alguna pregunta?
Solicite una consulta


Compartiendo el Visión: Testimonios del Dr. Boshnick
El Dr. Boshnick ha sido mi médico desde hace algunos años. Si no fuera por él y su experiencia, estaría mucho peor y no recibiría el tratamiento y la atención que necesito para mi condición. De él a los estudiantes, a las maravillosas damas de la recepción, ¡estoy muy agradecido por él!
dahila b
LocalEl Dr. Boshnick y su equipo han hecho un gran trabajo cuando se trata de adaptarme lentes de contacto. Han escuchado todas mis inquietudes y no se detuvieron hasta que estuve satisfecho con los resultados. ¡No he visto esto claramente en mucho tiempo!
calibre boozan
LocalAl ver al Dr. Boshnick, no eres solo otro paciente, sino que entablas una relación a largo plazo con él. Tiene mucha experiencia y hace todo lo posible para brindarle la mejor visión posible. Él entiende el lado emocional por el que alguien está pasando con las complicaciones y preocupaciones de lasik. Necesitamos más Doctores en este mundo como él.
Steven Jantzen
LocalÚltimos Cuidado de los Ojos (Ópticos y Oftalmólogos) Perspectivas: Lo último de Blog

28 junio
Lentes esclerales: una solución innovadora para el síndrome de ojo seco crónico
Lentes esclerales: la solución definitiva para el síndrome del ojo seco Resumen...
25 junio
Esculpir la vista: exploración de los lentes esclerales como solución al queratocono
Esculpir la vista: exploración de los lentes esclerales como solución a...
24 junio
Aprovechar el poder de los lentes esclerales: una revolución en el tratamiento de la distrofia corneal de Fuchs
Aprovechando el poder de los lentes esclerales: una revolución en...

Solo damos la mejor atención.
a tus ojos